Die Zahl der Neuinfektionen in Deutschland hat wieder die Marke von 2000 gemeldeten Neuinfektionen pro Tag erreicht, das vom RKI ausgewiesene 7-Tage-R liegt nun schon seit mehr als 5 Wochen fast durchgehend zwischen 1 und 1,3. Und in den Medien wird über den Begriff der zweiten Welle diskutiert.
Aber was bedeutete es, wenn das R dauerhaft bei einem Wert von, sagen wir, R=1,2 bliebe?
Wir haben schon anhand eines SIR-Modells betrachtet, was hätte passieren können, wenn im März nicht umfangreiche Corona-Eindämmungsmaßnahmen in Deutschland getroffen worden wären.
Hier rechnen wir mehr oder weniger dasselbe noch einmal mit einem SEIR-Modell (Parameter R0=3,8; alpha=1/3; gamma=1/7; beta=R0*gamma).
Mit diesen Parametern passen die Ergebnisse des SEIR-Modells recht gut zu den gemeldeten Infektionszahlen aus Deutschland vom Anfang März 2020 (die schwarzen Datenpunkte sind 55 Tage ab dem 1. März 2020). Das gewählte R0 von 3,8 ist vielleicht etwas hoch gegriffen, andererseits nennt das RKI in seinem Corona-Steckbrief inzwischen 3,3 bis 3,8 als Basisreproduktionszahl.
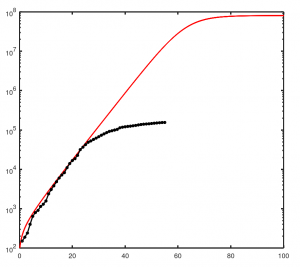
Die rote Linie ist die Anzahl der Menschen in Deutschland, die sich bis zum Zeitpunkt infiziert haben („I+R“). Man sieht, dass nach diesem Modell sich fast die gesamte Bevölkerung infiziert hätte. Das Szenario ist aufgrund der rigiden Eindämmungsmaßnahmen zum Glück nicht eingetreten, wie man an den sich abflachenden schwarzen Datenpunkte sieht. Die folgende magentafarbene Kurve zeigt die Anzahl der gleichzeitig Infizierten („I“).
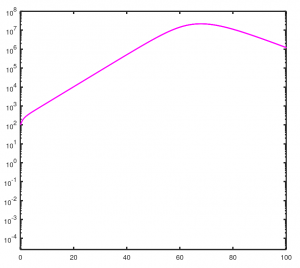
Ohne die Maßnahmen wäre es, diesem Modell zufolge, zu mehr als 10 Millionen Corona-Kranken gleichzeitig gekommen, und das nur 70 Tage nach dem 1. März. Das ist das Szenario mit überfüllten Krankenhäusern, vor dem das RKI im März gewarnt hatte.
Dieses Szenario ist übrigens (neben der höheren Sterblichkeit bei Corona und möglichen Spätfolgen) ein entscheidender Unterschied zur Grippe. (Übrigens kann auch die Grippe Spätfolgen haben.) Das RKI schätzt, dass sich an der Grippe jährlich „nur“ zwischen 5 und 20 Prozent der Bevölkerung infizieren – auch ohne Gegenmaßnahmen (wie etwa Masken). Der Grund ist, dass aus den Erkrankungen der Vorjahre eine gewisse Grundimmunität gegen Grippeviren in der Bevölkerung vorliegt. Diese ist beim neuartigen Coronavirus offenbar nicht vorhanden. Aber weiter im Text.
Inzwischen weiß jedes Kind, dass R<1 gut wäre. Die Lockerungen und (wichtiger noch) das aktuelle Verhalten der Menschen (Reisetätigkeit, Maskendisziplin, App-Nutzung, …) führt aber offenbar zu einem R>1. Was würden ein dauerhaftes R=1,2 bedeuten?
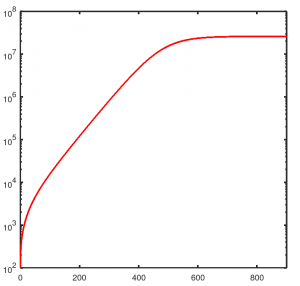
Hier die Ergebnisse des SEIR-Modells für R=1,2. Die rote Kurve ist die Anzahl derer in Deutschland, die sich bis zu einem Zeitpunkt infiziert haben (also wieder „I+R“).
Und die magentafarbene Kurve ist die der gleichzeitig Infizierten („I“).
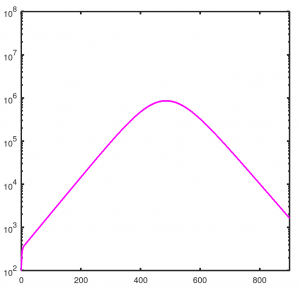
Es fällt zunächst auf, dass die x-Achse einen viel größeren Zeitraum umfasst. Statt 70 Tage dauert es nun mehr als 400 Tage bis zum Maximum der Epidemie. Das bringt immerhin Zeit für die Entwicklung von Impfungen, Medikamenten, Filteranlagen, organisatorischen Lösungen oder anderen neuen wirksameren Maßnahmen.
Und: „Nur“ etwas mehr als 30 Prozent der Bevölkerung infiziert sich im Laufe der Epidemie, also etwa 25 Millionen Menschen in Deutschland. Auch die Anzahl der gleichzeitig infizierten ist um eine Größenordnung geringer – das berühmte „flatten the curve“.
Das heisst wohl: Wer aktuell vorsichtiger als der Durchschnitt der Menschen, hat bei einem (hoffentlich weiterhin) niedrigen Wert von R gute Chancen, eine Ansteckung ganz zu vermeiden! In Anbetracht der möglichen Spätzeitfolgen einer Covid-19-Erkrankung ist das eine gute Nachricht. Es lohnt sich also, vorsichtig zu sein.
Zur Klarstellung: Noch besser wäre natürlich ein R<1.
Nachtrag (25.8.2020): Was bedeutet es, wenn sich über die etwas mehr als zwei Jahre insgesamt 30% der Bevölkerung an SARS-CoV-2 infizieren und 10% der Bevölkerung gleichzeitig (kurz nach Tag 400) krank ist? – Das sind (etwas gerundet) die Zahlen, die bei R=1,2 vom Modell geliefert werden (s.o.)
Das RKI nennt aktuell in seinem Corona-Steckbrief (Stand des Dokumentes: 21.8.2020) für Deutschland eine (in der Rückschau berechnete) Hospitalisierungsrate von 17% (entsprechend 1,4 Millionen Menschen bei 8,2 Millionen gleichzeitig Erkrankten). Das RKI schätzt weiter, dass davon etwa 8% auf die Intensivstation müssen, was etwa 1,4% der Erkrankten entspricht, die gleichzeitig ein Intensivbett benötigen (das wären mehr als 100000). Diese Zahl liegt deutlich höher als die aktuell ca. 10000 verfügbaren Intensivbetten in Deutschland; hier ist der jeweils aktuelle Stand des Intensivregisters zu finden. Insgesamt gibt es nach Intensivregister ca. 30000 Intensivbetten in Deutschland.
Geht man von einer Gesamtsterblichkeit von 0,5% aus (die der Virologe Christian Drosten einmal geschätzt hatte) führen die über den gesamten Zeitraum von mehr als 2 Jahren summierten insgesamt 25 Millionen Erkrankten zu etwa 120000 Corona-Toten. Der Virologe Hendrik Streeck war in seiner Studie zu einer Sterblichkeit von 0,37% gekommen, was noch 90000 Corona-Toten entsprechen würde.
16.10.2020: Korrekturen im letzten Abschnitt. Die Zahlen dort bezogen sich auf eine andere Rechnung und zusätzlich waren Tippfehler drin.

